La découverte des antibiotiques, d’origine naturelle dans un premier temps et produites chimiquement en quantités par les industriels ensuite, a révolutionné les soins des maladies infectieuses d’origine bactérienne, à la fois par leur efficacité mais aussi par leur capacité à les produire en masse pour la population humaine. Ces atouts se sont néanmoins accompagnés d’un certain nombre d’effets secondaires, mais aussi, et c’est le thème de cet article, par le développement au cours du temps d’une certaine résistance des bactéries à ces antibiotiques. C’est la question de l’utilisation des huiles essentielles en tant que proposition complémentaire qui est examinée ici.

1. Un peu d’histoire
En 1927, Alexander Fleming découvre par hasard, et par accident, qu’une colonie de champignons (Penicillium notatum) s’est développée par hasard dans une culture de staphylocoques dont elle a bloqué la croissance.
En 1940 Howard Florey et Ernst Boris Chain, qui ont saisi l’intérêt de la découverte de Fleming, réussissent à isoler la substance responsable, la pénicilline.
En 1941, les laboratoires Pfizer parviennent à produire la pénicilline en grande quantité, devenant alors un médicament essentiel en période de guerre, pour soigner les milliers de soldats blessés.
2. Comment fonctionne un antibiotique
Le principe d’action des antibiotiques consiste à bloquer sélectivement une étape d’un mécanisme essentiel à la survie ou à la multiplication des micro-organismes. Plusieurs mécanismes existent et dépendent souvent de la bactérie visée : inhibition de la synthèse de la paroi bactérienne, action sur la membrane des cellules, inhibition de la synthèse des acides nucléiques, inhibition de la synthèse protéique, etc…
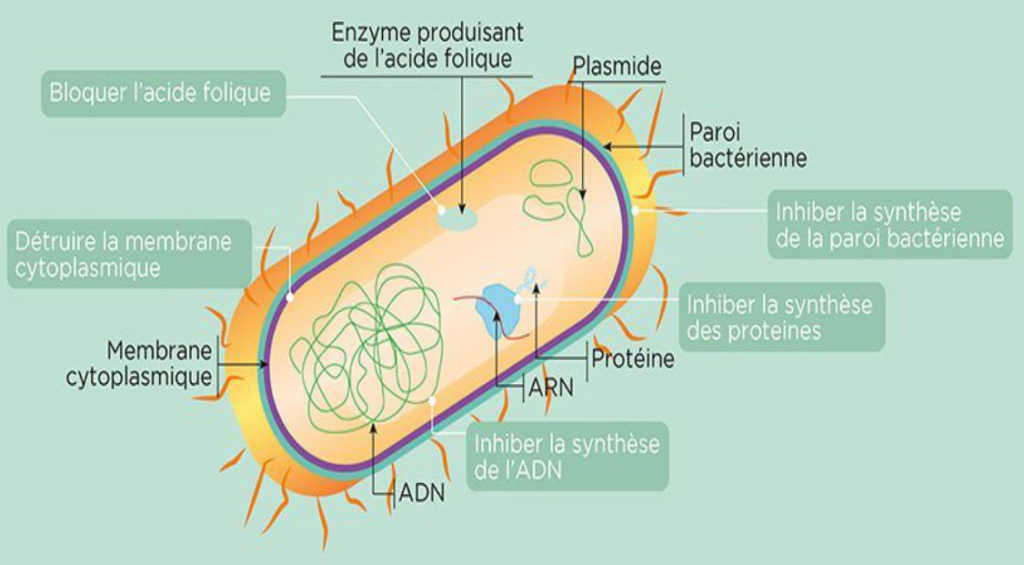
Les modes d’action des antibiotiques © Inserm/Koulikoff, Frédérique
Cette interaction entre l’antibiotique et sa cible est très sélective, spécifique des bactéries et ces composés ne sont en général actifs ni sur les champignons ni sur les virus.
3. Bienfaits et inconvénients des antibiotiques
La découverte des antibiotiques a permis de sauver des millions de vies humaines, et en tout premier lieu les soldats blessés lors de la seconde guerre mondiale. Ils ont permis de soigner de très nombreuses maladies infectieuses provoquées par des bactéries. Les antibiotiques ont été un apport essentiel dans la médecine moderne.
En revanche, les effets indésirables recensés sont également nombreux, en fonction du type d’antibiotiques, de leur posologie, etc : asthme, allergies, chocs anaphylactiques, insuffisances respiratoires, manifestations rénales, neurologiques (hypertension intra-crânienne, insomnies, vertiges), manifestations hépatiques, nausées, vomissements,…
4. Impact des antibiotiques sur notre microbiote intestinal
De plus, les antibiotiques ont une répercussion néfaste sur le microbiote intestinal, constitué d’un ensemble de micro-organismes (bactéries, virus, parasites et champignons non pathogènes) naturellement présents dans les organes composants le tube digestif. Il constitue un réservoir d’activités enzymatiques essentiel pour la digestion et la physiologie humaines.
La prise d’antibiotiques à large spectre ou l’association de plusieurs antibiotiques déséquilibre le microbiote intestinal par la destruction des bactéries bénéfiques. Ce déséquilibre du microbiote est appelé dysbiose, et il peut entrainer des diarrhées.
Selon la Fondation pour la Recherche Médicale, en général, les microbiotes se reconstituent après l’arrêt du traitement. Mais deux risques peuvent subsister :
- d’une part, la personne conserve dans ses microbiotes des bactéries résistantes qui auront été sélectionnées par les antibiotiques, on parle alors de colonisation,
- d’autre part, ces bactéries transmettent leurs gènes de résistance à d’autres bactéries qui, elles, pourront être à l’origine d’une maladie.
5. Comment est apparue la résistance aux antibiotiques
Lorsqu’une population de bactéries est soumise à l’action d’un antibiotique dans son milieu, elle subit une pression de sélection, qui favorise les cellules qui sont les mieux capables de résister à l’effet de ces molécules.
Petit à petit, l’émergence de modifications génétiques permettant un niveau de résistance plus élevé se trouve ainsi sélectionnée.
La très grande efficacité des antibiotiques de synthèse a dès le départ entrainé leur surconsommation par les êtres humains, comme par les animaux, déclenchant par là-même un cercle vicieux de surconsommation, aboutissant à une résistance des bactéries aux antibiotiques, que l’on nomme antibiorésistance.
6. Comment lutter contre la résistance aux antibiotiques
Selon l’institut Pasteur, Il est nécessaire d’éviter l’usage abusif ou excessif des antibiotiques, qui accélère le phénomène de résistance, action qui doit mobiliser chacun individuellement et dont se saisissent les pouvoirs publics, les professionnels de santé, le secteur des soins de santé.
7. Quel est le rôle des huiles essentielles dans l’antibiorésistance ?
Pierre Franchomme, dans son livre « L’aromathérapie exactement », a fait les comparaisons suivantes :
Antibiotiques de synthèse |
Huiles essentielles |
| Chimiquement, les antibiotiques sont constitués d’une molécule unique, à présent produite en masse par l’industrie pharmaceutique | Les essences sont, elles, produites par le monde végétal, et sont (pour la plupart) constituées de multiples molécules (jusqu’à 1200 pour la lavande officinale) leur conférant des propriétés variées |
| Dans la mesure où l’antibiotique est constitué d’une seule molécule, il est aisé pour une bactérie de synthétiser une enzyme, ou une autre molécule, le rendant inactif. Dans certains cas, le processus se développe à tel point que certaines bactéries deviennent capables de se nourrir de cette substance sensée les détruire |
Les bactéries sont très rarement en capacité de contrer les centaines de molécules présentes dans une huile essentielle. Il peut arriver que des résistances se manifestent, mais le plus souvent elles diminuent avec l’amélioration du terrain, et n’apparaissent pas chez d’autres personnes. |
| La molécule synthétique permet seulement une action bactériostatique ou bactéricide | L’huile essentielle va au-delà, et, outre la déstructuration de l’enveloppe bactérienne et l’attaque des organites cytoplasmiques, elle agit parallèlement sur l’organisme en son entier. |
|
Le problème des effets indésirables des antibiotiques est de première importance dans le monde moderne. Plus grave encore, les effets secondaires occultes entraînant l’inhibition progressive des systèmes de défense du corps et le déséquilibre de la flore intestinale ouvrent la porte aux candidoses, aux viroses, et aux pathologies qui y sont directement et indirectement liées. |
Les huiles essentielles, utilisées selon des normes précises, donnent lieu à des « effets secondaires bénéfiques » à l’ensemble de l’organisme, et la flore symbiotique, habituée depuis des milliers d’années à vivre avec les molécules aromatiques, est respectée.
|
En résumé :
- Les bactéries pathogènes ont beaucoup plus de difficulté, pour ne pas dire impossibilité, à développer des accoutumances, et donc des résistances, aux molécules des huiles essentielle, et ceci d’autant plus si plusieurs huiles essentielles sont combinées les unes avec les autres (synergie).
- De par leur nature végétale, les huiles essentielles n’engendrent pas d’effets secondaires indésirables (pour un dosage adéquat).
- De surcroît, les propriétés immuno-modulantes des huiles essentielles soutiennent positivement le système immunitaire.
Il n’est pas question d’opposer antibiotiques de synthèse et huiles essentielles, mais plutôt de combiner les deux dans le cadre d’une « médecine intégrative ».
8. Quelles huiles essentielles pour combattre l’antibiorésistance ?
La question est complexe car, si de nombreuses expériences in vitro ont donné de très bon résultats avec des huiles essentielles, les essais in vivo sont peu nombreux et dépendent des bactéries, comme pour les antibiotiques.
Si l’on prend par exemple le Staphylococcus aureus, une des bactéries à Gram+ les plus dangereuses, des essais in vitro ont clairement démontré la destruction ces types de bactérie à l’aide des molécules majoritaires des huiles essentielles suivantes :
• du carvacrol de l’Origan compact (Origanum compactum carvacroliferum)
• du carvacrol d’une Verveine (Lippia origanoides)
• du thymol du Thym vulgaire (Thymus vulgaris thymoliferum
• du terpinéol-4 de l’Arbre à thé (Melaleuca alternifolia)
• des menthols de la Menthe poivrée et de la Menthe des champs (Mentha x piperita, Mentha arvensis L.)
• des citrals de la Backhousie citronnée (Backhousia citriodora)
• de la carvone de la Menthe douce (Mentha spicata)
Et pour en savoir plus, consultez mon article complet sur guyberlin-aroma.fr
